Depresja to poważne zaburzenie, które dotyka miliony osób, a farmakoterapia stanowi jeden z filarów skutecznego leczenia. Zrozumienie dostępnych opcji terapeutycznych, mechanizmów działania leków i procesu ich doboru jest kluczowe dla pacjentów poszukujących ulgi. Ten artykuł dostarczy Ci rzetelnych informacji na temat leków antydepresyjnych, ich rodzajów, potencjalnych skutków ubocznych i tego, jak lekarz podejmuje decyzje dotyczące terapii, pomagając Ci lepiej przygotować się do rozmowy ze specjalistą.
Skuteczne leczenie depresji poznaj rodzaje leków i zasady ich stosowania
- Leki antydepresyjne są dostępne wyłącznie na receptę i wymagają nadzoru lekarza.
- Istnieje kilka głównych grup leków (SSRI, SNRI, TLPD, IMAO, atypowe), z których SSRI są najczęściej pierwszym wyborem.
- Lekarz dobiera terapię indywidualnie, uwzględniając objawy, historię medyczną i inne choroby pacjenta.
- Pierwsze efekty leczenia pojawiają się po 2-4 tygodniach, a pełna skuteczność po 6-8 tygodniach.
- Początkowe skutki uboczne są częste i zazwyczaj przejściowe; długoterminowe (np. przyrost wagi, spadek libido) są możliwe, ale zarządzalne.
- Najskuteczniejsze leczenie depresji to połączenie farmakoterapii z psychoterapią.
Zrozumieć wroga: dlaczego leki są kluczowym elementem leczenia depresji?
Depresja to choroba, która nie wybiera i dotyka coraz większą część społeczeństwa. W Polsce szacuje się, że zmaga się z nią około 1,5 miliona osób. Obserwujemy również stały wzrost liczby refundowanych recept na leki antydepresyjne, co jest zarówno świadectwem skali problemu, jak i dowodem na to, że farmakoterapia jest skuteczną metodą radzenia sobie z tym schorzeniem. Warto pamiętać, że depresja jest uleczalna, a leki odgrywają w tym procesie fundamentalną rolę, pomagając przywrócić równowagę neurochemiczną w mózgu.
Kiedy tabletka to konieczność? Sygnały, których nie wolno ignorować
Rozpoznanie depresji bywa trudne, ale pewne sygnały nie powinny być lekceważone. Jeśli doświadczasz uporczywego obniżenia nastroju, utraty zainteresowań i radości życia, problemów ze snem, zmian apetytu, uczucia zmęczenia, trudności z koncentracją, a także myśli rezygnacyjnych, które znacząco wpływają na Twoje codzienne funkcjonowanie i jakość życia, być może nadszedł czas, aby rozważyć konsultację lekarską i potencjalną farmakoterapię. To nie oznaka słabości, ale krok w stronę odzyskania zdrowia.
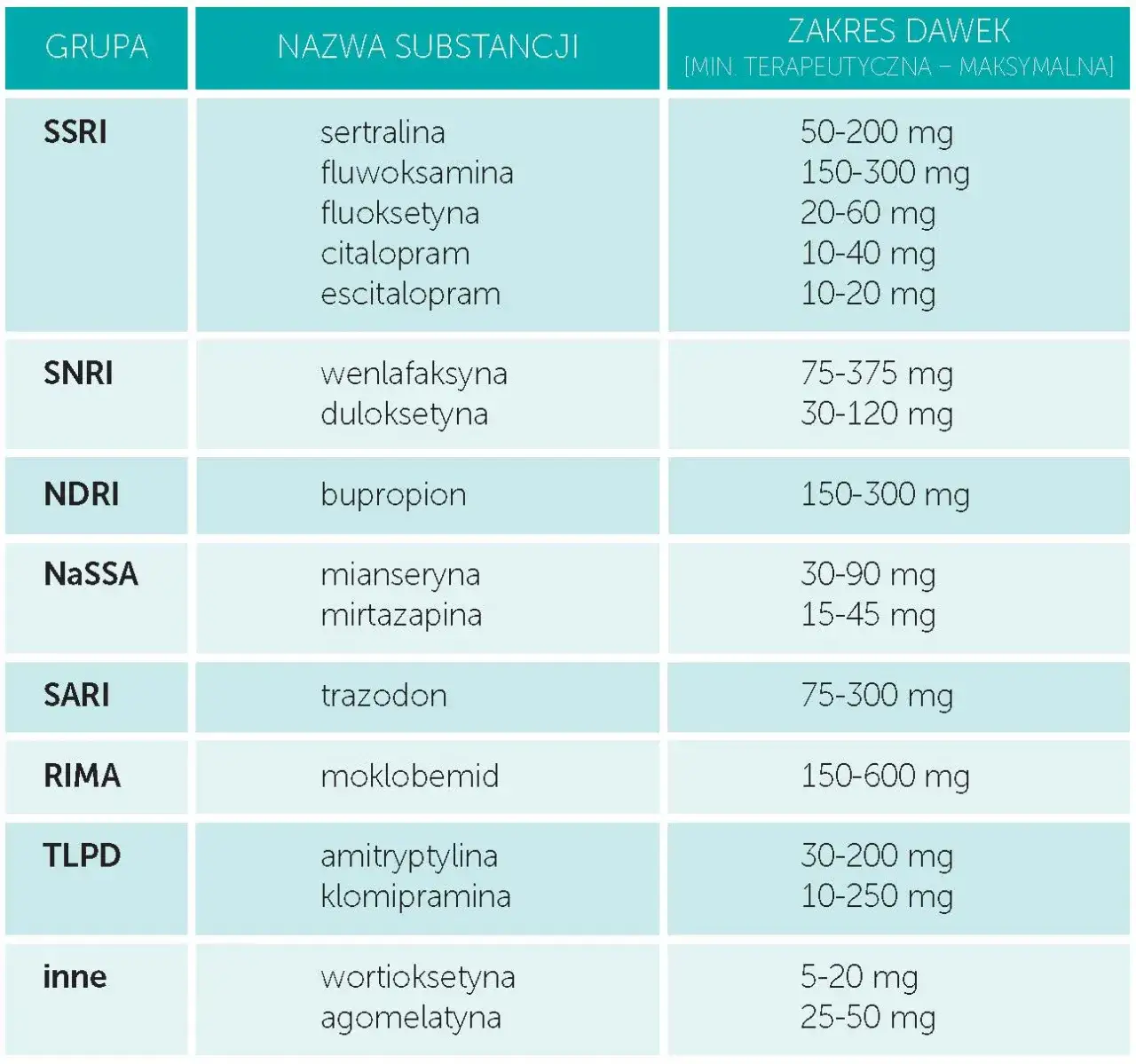
Mapa farmakoterapii: poznaj główne grupy leków na depresję
SSRI najpopularniejszy wybór na start: jak działają i dla kogo są przeznaczone?
Kiedy mówimy o lekach antydepresyjnych, grupa SSRI (Selektywne inhibitory wychwytu zwrotnego serotoniny) jest zazwyczaj pierwszym wyborem lekarzy. Ich mechanizm działania polega na zwiększeniu dostępności serotoniny w przestrzeni międzyneuronalnej poprzez hamowanie jej wychwytu zwrotnego. Dzięki temu poprawiają nastrój i redukują objawy lękowe. Leki te, takie jak sertralina, escitalopram czy fluoksetyna, cieszą się popularnością ze względu na stosunkowo korzystny profil bezpieczeństwa i dobrą tolerancję w porównaniu do starszych generacji leków.
SNRI podwójna siła działania: kiedy lekarz może zalecić ten rodzaj leku?
Inhibitory wychwytu zwrotnego serotoniny i noradrenaliny (SNRI) to kolejna ważna grupa leków przeciwdepresyjnych. Jak sama nazwa wskazuje, działają one na dwa neuroprzekaźniki: serotoninę i noradrenalinę. Lekarz może zdecydować o przepisaniu leku z tej grupy, gdy SSRI nie przyniosły oczekiwanych rezultatów lub gdy objawy pacjenta wskazują na potrzebę modulacji poziomu obu tych substancji. Leki te mogą być szczególnie pomocne w przypadkach, gdy oprócz objawów depresyjnych występuje również silne uczucie zmęczenia i braku energii.
TLPD i IMAO klasyka wciąż w użyciu: co warto o nich wiedzieć?
Trójpierścieniowe leki przeciwdepresyjne (TLPD) oraz inhibitory monoaminooksydazy (IMAO) to starsze generacje antydepresantów. Choć ustępują miejsca nowszym lekom, wciąż znajdują swoje zastosowanie, szczególnie w leczeniu cięższych postaci depresji lub w przypadkach, gdy inne terapie okazały się nieskuteczne. Należy jednak pamiętać, że często wiążą się one z szerszym profilem skutków ubocznych i mogą wymagać ścisłego przestrzegania zaleceń dietetycznych, zwłaszcza w przypadku IMAO, które wchodzą w interakcje z niektórymi produktami spożywczymi.
Inne, nowoczesne leki (atypowe): nowe horyzonty w leczeniu i mniej skutków ubocznych?
Rynek farmaceutyczny stale się rozwija, oferując nowe, innowacyjne leki przeciwdepresyjne, często określane jako atypowe. Leki takie jak wortioksetyna czy agomelatyna działają na inne mechanizmy neurochemiczne niż tradycyjne antydepresanty, co może przekładać się na ich skuteczność w specyficznych przypadkach. Co więcej, niektóre z tych nowoczesnych preparatów mogą charakteryzować się mniejszym ryzykiem wystąpienia pewnych uciążliwych skutków ubocznych, na przykład problemów z funkcjami seksualnymi, co jest istotną zaletą dla wielu pacjentów.
Jak lekarz wybiera idealny lek? Proces doboru terapii krok po kroku
Indywidualne podejście jest kluczem: co psychiatra bierze pod uwagę?
Dobór odpowiedniego leku przeciwdepresyjnego to proces wysoce zindywidualizowany. Psychiatra, decydując o terapii, bierze pod uwagę szereg czynników, które są unikalne dla każdego pacjenta. Nie istnieje bowiem jeden "najlepszy" lek, który działałby identycznie u wszystkich. Kluczowe jest dopasowanie farmakoterapii do konkretnej osoby, jej stanu zdrowia i potrzeb.
- Profil objawów pacjenta: nasilenie i rodzaj objawów depresyjnych.
- Wiek i płeć pacjenta.
- Choroby współistniejące: obecność innych schorzeń, które mogą wpływać na wybór leku lub wymagać szczególnej ostrożności.
- Przyjmowane leki: potencjalne interakcje z innymi preparatami.
- Historia leczenia: wcześniejsze doświadczenia z lekami antydepresyjnymi.
Twoje objawy mają znaczenie: lęk, bezsenność a może brak energii?
To, jakie konkretnie objawy dominują w obrazie klinicznym depresji, ma ogromne znaczenie dla lekarza przy wyborze leku. Jeśli pacjent zmaga się przede wszystkim z nasilonym lękiem i problemami z zasypianiem, lekarz może skłaniać się ku lekom o działaniu uspokajającym lub wpływającym na gospodarkę GABA. Z kolei w przypadku apatii, braku energii i motywacji, preferowane mogą być leki działające stymulująco, zwiększające poziom noradrenaliny. Precyzyjne określenie dominujących symptomów pozwala na bardziej celowane leczenie.
Historia leczenia i inne choroby: dlaczego szczery wywiad jest tak ważny?
Szczegółowy wywiad medyczny jest absolutnie kluczowy dla bezpieczeństwa i skuteczności terapii. Lekarz musi wiedzieć o wszystkich przebytych chorobach, przyjmowanych lekach (również tych bez recepty i suplementach diety), a także o ewentualnych reakcjach alergicznych. Szczególnie istotna jest historia poprzednich prób leczenia depresji co pomagało, a co nie przyniosło efektów lub wywołało niepożądane reakcje. Ta kompleksowa wiedza pozwala uniknąć potencjalnie groźnych interakcji i dobrać lek, który będzie bezpieczny i skuteczny dla danego pacjenta.
Skutki uboczne leków na depresję: co jest mitem, a co faktem?
Pierwsze tygodnie terapii: jakie objawy mogą wystąpić i kiedy miną?
Wiele osób obawia się skutków ubocznych leków antydepresyjnych, i słusznie, bo mogą one wystąpić. Na początku terapii, gdy organizm adaptuje się do nowego leku, pacjenci mogą doświadczać takich dolegliwości jak nudności, bóle głowy, problemy ze snem (bezsenność lub nadmierna senność), zawroty głowy czy suchość w ustach. Dobre wiadomości są takie, że w zdecydowanej większości przypadków te objawy mają charakter przejściowy i ustępują samoistnie po kilku dniach lub tygodniach stosowania leku. Ważne jest, aby w tym okresie pozostać pod ścisłą kontrolą lekarza.
Długoterminowe skutki: czy trzeba obawiać się przyrostu wagi i spadku libido?
Niektóre skutki uboczne mogą utrzymywać się dłużej lub pojawić się po pewnym czasie terapii. Do najczęściej zgłaszanych należą przyrost masy ciała oraz spadek libido i problemy z funkcjami seksualnymi. Są to ważne kwestie, które lekarz bierze pod uwagę przy wyborze leku, zwłaszcza u pacjentów, dla których te aspekty są szczególnie istotne. Warto jednak pamiętać, że nie u każdego one występują, a dostępne są różne opcje terapeutyczne, które mogą minimalizować to ryzyko.
Jak radzić sobie z działaniami niepożądanymi? Praktyczne wskazówki
Kluczem do radzenia sobie z działaniami niepożądanymi jest otwarta i szczera komunikacja z lekarzem. Nigdy nie należy samodzielnie modyfikować dawki ani przerywać leczenia bez konsultacji. Oto kilka praktycznych wskazówek:
- Zgłaszaj wszystko: Każdy niepokojący objaw, nawet jeśli wydaje się błahy, powinien zostać zgłoszony lekarzowi.
- Bądź cierpliwy: Wiele skutków ubocznych ustępuje samoistnie po kilku tygodniach.
- Modyfikacja dawki: Czasem lekarz może zdecydować o stopniowym zwiększeniu dawki, aby złagodzić początkowe objawy.
- Zmiana leku: Jeśli skutki uboczne są bardzo uciążliwe lub nie ustępują, lekarz może zaproponować zmianę preparatu na inny.
- Wsparcie: Rozmowa z bliskimi lub grupą wsparcia może pomóc w radzeniu sobie z trudnościami.
Cierpliwość to cnota: kiedy można spodziewać się pierwszych efektów leczenia?
Magiczne dwa tygodnie: dlaczego na poprawę trzeba poczekać?
Jednym z najtrudniejszych aspektów farmakoterapii depresji jest czas oczekiwania na pierwsze efekty. Leki antydepresyjne nie działają natychmiastowo jak środki przeciwbólowe. Ich działanie polega na stopniowej przebudowie neurochemicznej w mózgu, co wymaga czasu. Zazwyczaj pierwsze oznaki poprawy nastroju, redukcji lęku czy poprawy snu można zaobserwować po 2-4 tygodniach regularnego przyjmowania leku. To właśnie dlatego tak ważna jest cierpliwość i konsekwencja w stosowaniu zaleceń lekarza.
Pełna skuteczność leku: jak długo trwa dochodzenie do optymalnej dawki?
Osiągnięcie pełnej, optymalnej skuteczności terapeutycznej leku przeciwdepresyjnego często wymaga jeszcze więcej czasu. Proces ten może trwać od 6 do nawet 8 tygodni. W tym okresie lekarz może stopniowo dostosowywać dawkę leku, aby znaleźć tę najbardziej efektywną i jednocześnie najlepiej tolerowaną przez pacjenta. Dlatego tak istotne jest, aby nie zniechęcać się brakiem natychmiastowej poprawy i konsekwentnie kontynuować leczenie zgodnie z zaleceniami specjalisty.
Dlaczego nadzór lekarza jest niezbędny w farmakoterapii?
W Polsce wszystkie leki przeciwdepresyjne są dostępne wyłącznie na receptę lekarską (Rp.). Nie można ich kupić bez kontroli medycznej, i jest to podyktowane troską o bezpieczeństwo pacjentów. Farmakoterapia depresji wymaga ścisłego nadzoru lekarza z kilku powodów. Po pierwsze, tylko lekarz jest w stanie prawidłowo zdiagnozować depresję i dobrać lek najlepiej odpowiadający indywidualnym potrzebom pacjenta. Po drugie, lekarz monitoruje przebieg leczenia, ocenia skuteczność i reaguje na ewentualne skutki uboczne. Po trzecie, dawkowanie leków antydepresyjnych jest kluczowe dla ich skuteczności i bezpieczeństwa, a nieprawidłowe stosowanie może prowadzić do poważnych konsekwencji.
Rola lekarza rodzinnego a psychiatry w procesie leczenia
Receptę na lek antydepresyjny może wystawić zarówno lekarz psychiatra, jak i lekarz rodzinny. Psychiatra, jako specjalista od chorób psychicznych, jest zazwyczaj pierwszym wyborem w przypadku podejrzenia lub zdiagnozowania depresji, zwłaszcza tej o umiarkowanym lub ciężkim nasileniu. Lekarz rodzinny może wystawić receptę na lek antydepresyjny, często po wcześniejszej konsultacji z psychiatrą lub w przypadku łagodniejszych objawów, a także kontynuować leczenie rozpoczęte przez specjalistę. Jednak w przypadku braku poprawy, nasilenia objawów lub pojawienia się myśli samobójczych, zawsze konieczna jest pilna konsultacja z psychiatrą.
Nowe nadzieje w leczeniu: co przynosi przyszłość farmakoterapii depresji?
Esketamina i leczenie depresji lekoopornej w Polsce
Dla pacjentów z depresją lekooporną, czyli taką, która nie reaguje na standardowe leczenie, pojawiły się nowe, innowacyjne opcje. Jedną z nich jest esketamina podawana w formie donosowej. Jest to lek o szybkim działaniu, który może przynieść ulgę w objawach depresji już po kilku godzinach od podania. W Polsce esketamina jest dostępna w ramach specjalistycznych programów lekowych, realizowanych w wyznaczonych ośrodkach, co daje nadzieję pacjentom, którzy wyczerpali inne możliwości terapeutyczne.
Terapie celowane: czy leki "szyte na miarę" to przyszłość psychiatrii?
Przyszłość farmakoterapii depresji rysuje się w jasnych barwach, a jednym z kierunków rozwoju są terapie celowane. Koncepcja ta zakłada tworzenie leków "szytych na miarę", które będą działać precyzyjnie na konkretne mechanizmy leżące u podłoża depresji u danego pacjenta. Dzięki lepszemu zrozumieniu biologii choroby i indywidualnych różnic między pacjentami, możliwe będzie opracowanie terapii o jeszcze wyższej skuteczności i minimalnym ryzyku skutków ubocznych. To obiecująca perspektywa dla osób cierpiących na depresję.

Przeczytaj również: Jak leczyć uczulenie na słońce? Leki OTC i na receptę
Tabletka to nie wszystko: dlaczego psychoterapia jest równie ważna?
Leczenie farmakologiczne + psychoterapia = duet idealny
Współczesna psychiatria zgodnie podkreśla, że najskuteczniejszym podejściem w leczeniu depresji jest synergia farmakoterapii i psychoterapii. Leki pomagają przywrócić równowagę neurochemiczną i złagodzić najcięższe objawy, tworząc przestrzeń do pracy terapeutycznej. Psychoterapia, najczęściej w nurcie poznawczo-behawioralnym (CBT), uczy pacjenta radzenia sobie z negatywnymi myślami, emocjami i zachowaniami, dostarczając narzędzi do samodzielnego zarządzania stanem psychicznym. Połączenie tych dwóch metod daje największe szanse na długotrwałą remisję i zapobieganie nawrotom choroby.
Jak znaleźć odpowiedniego terapeutę i dlaczego warto?
Wybór odpowiedniego terapeuty jest równie ważny, jak dobór leku. Dobry terapeuta to osoba, z którą pacjent czuje się bezpiecznie i komfortowo, może otwarcie mówić o swoich problemach i uczuciach. Psychoterapia oferuje przestrzeń do zrozumienia przyczyn depresji, przepracowania trudnych doświadczeń i nauczenia się zdrowych mechanizmów radzenia sobie ze stresem i emocjami. Jest to inwestycja w długoterminowe zdrowie psychiczne, która uzupełnia działanie farmakoterapii i pomaga budować odporność psychiczną na przyszłość.

