Czy wiesz, że problemy z jamą ustną, takie jak nieświeży oddech czy uporczywe afty, mogą mieć związek z bakterią Helicobacter pylori, która powszechnie kojarzona jest z chorobami żołądka? Ten artykuł odkryje przed Tobą zaskakujące powiązania między tymi dwoma obszarami zdrowia i podpowie, jakie sygnały alarmowe w jamie ustnej warto znać i jak postępować, gdy się pojawią.
- Uporczywy nieświeży oddech (halitoza), biały lub żółty nalot na języku, nawracające afty i owrzodzenia, pieczenie języka, suchość w ustach, zapalenie dziąseł oraz kwaśny lub metaliczny posmak to kluczowe objawy w jamie ustnej, które mogą sugerować obecność H. pylori.
- Jama ustna, a zwłaszcza płytka nazębna, może stanowić rezerwuar dla H. pylori, co utrudnia całkowite wyleczenie infekcji z żołądka i zwiększa ryzyko ponownego zakażenia.
- Objawy w jamie ustnej wynikają z aktywności bakterii, produkcji przez nią szkodliwych substancji oraz reakcji obronnej organizmu.
- Standardowe metody diagnostyki H. pylori obejmują test oddechowy, badanie kału na obecność antygenów oraz gastroskopię z pobraniem wycinka.
- Leczenie polega na eradykacji (wytępieniu) bakterii z żołądka za pomocą terapii farmakologicznej, a także na wzmożonej higienie jamy ustnej w celu eliminacji rezerwuaru bakterii i zapobiegania nawrotom.
Helicobacter pylori to bakteria, która dla wielu osób brzmi znajomo głównie w kontekście problemów z żołądkiem wrzodów, zapalenia błony śluzowej. W Polsce zakażenie nią jest niezwykle powszechne, dotyka nawet ponad 60% dorosłych, choć nie każdy odczuwa objawy. Jednak to, co może zaskakiwać, to odkrycie, że jama ustna również może być miejscem, gdzie ta bakteria znajduje schronienie. Ten zaskakujący związek między H. pylori a zdrowiem naszych zębów i dziąseł jest kluczowy dla pełnego zrozumienia i skutecznego leczenia.
Jak to możliwe, że bakteria bytująca głównie w kwaśnym środowisku żołądka pojawia się w jamie ustnej? Jednym z mechanizmów jest refluks żołądkowy, czyli cofanie się treści żołądkowej do przełyku, a czasem nawet dalej. Bakteria może również zostać przeniesiona do jamy ustnej w inny sposób, na przykład poprzez kontakt z zanieczyszczonymi przedmiotami czy nawet podczas zabiegów stomatologicznych, jeśli nie są zachowane odpowiednie standardy higieny. H. pylori jest bowiem niezwykle odporna i potrafi przetrwać w różnych warunkach.
To właśnie jama ustna, a konkretnie płytka nazębna i tworzący się na zębach biofilm, staje się dla H. pylori swoistym „idealnym rezerwuarem”. W tych miejscach bakteria może się namnażać i przetrwać, co stanowi poważne utrudnienie w procesie eradykacji czyli całkowitego pozbycia się jej z organizmu. Jeśli jama ustna pozostaje „zasiedlona”, istnieje wysokie ryzyko, że bakteria powróci do żołądka, prowadząc do ponownego zakażenia. Co więcej, badania sugerują możliwą korelację między obecnością H. pylori w jamie ustnej a rozwojem chorób przyzębia, co dodatkowo podkreśla wagę tego problemu.
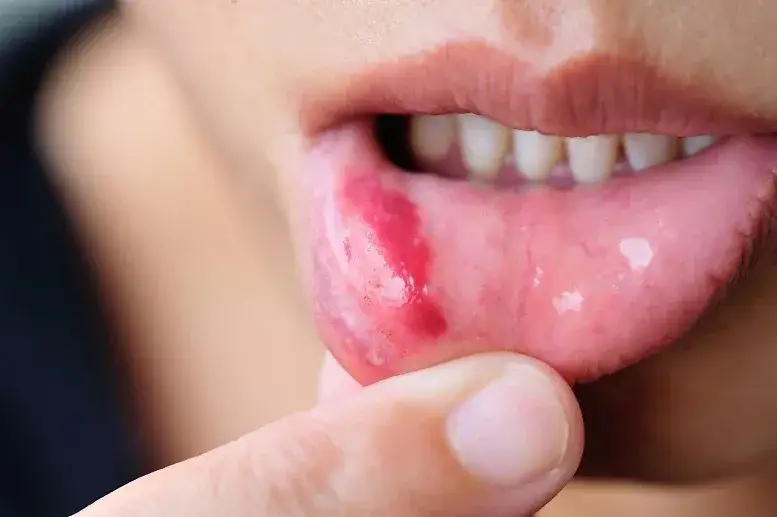
Choć żaden z poniższych objawów nie jest wyłącznym dowodem na obecność Helicobacter pylori, to ich występowanie, zwłaszcza w połączeniu lub gdy są uporczywe i trudne do zwalczenia, powinno skłonić nas do uważności i rozważenia konsultacji ze specjalistą. Pamiętajmy, że jama ustna jest swoistym barometrem naszego ogólnego stanu zdrowia.
Symptom #1: Halitoza uporczywy, nieprzyjemny zapach z ust, którego nie można się pozbyć. To jeden z najbardziej charakterystycznych sygnałów. Nawet po umyciu zębów i użyciu płynu do płukania ust, zapach powraca. Dzieje się tak, ponieważ H. pylori, podobnie jak inne bakterie bytujące w jamie ustnej, może produkować lotne związki siarki, które są odpowiedzialne za nieprzyjemną woń. Jeśli problem nie ustępuje, warto szukać jego głębszych przyczyn.
Symptom #2: Biały lub żółtawy nalot na języku więcej niż tylko kwestia estetyki. Gęsty, biały lub żółtawy nalot pokrywający język, który nie znika łatwo podczas szczotkowania, może być oznaką obecności H. pylori i reakcji zapalnej organizmu na jej działanie. Taki nalot często świadczy o namnażaniu się bakterii i innych drobnoustrojów w jamie ustnej.
Symptom #3: Nawracające afty i bolesne owrzodzenia czy to może być wina H. pylori?. Częste pojawianie się aft, czyli małych, bolesnych nadżerek w jamie ustnej, a także innych owrzodzeń błony śluzowej, może być związane z obecnością H. pylori. Bakteria ta może wywoływać stan zapalny i osłabiać miejscową odporność, co sprzyja powstawaniu tych zmian.
Symptom #4: Zapalenie, krwawienie dziąseł i problemy z przyzębiem. Jak już wspomnieliśmy, istnieje związek między H. pylori a stanami zapalnymi dziąseł. Jeśli Twoje dziąsła często krwawią podczas mycia zębów, są zaczerwienione lub opuchnięte, a problemy z przyzębiem nawracają, warto rozważyć obecność tej bakterii jako jednego z czynników.
Symptom #5: Zespół piekących ust nietypowe, ale dokuczliwe pieczenie języka. Ten zespół objawia się uczuciem pieczenia, mrowienia lub palenia, głównie na języku, ale może dotyczyć też innych części jamy ustnej. Choć przyczyny mogą być różne, H. pylori jest jednym z czynników, który może przyczyniać się do wystąpienia tego nieprzyjemnego schorzenia.
Symptom #6: Uczucie suchości w jamie ustnej i zmiana smaku. Przewlekłe uczucie suchości w ustach (kserostomia) może być związane z różnymi czynnikami, w tym z infekcjami bakteryjnymi. Niektórzy pacjenci zakażeni H. pylori zgłaszają również zmiany w odczuwaniu smaku, na przykład kwaśny lub metaliczny posmak w ustach.
Symptom #7: Inne, rzadziej obserwowane zmiany w obrębie błony śluzowej. Poza wymienionymi, H. pylori może być powiązana z innymi, mniej specyficznymi zmianami, takimi jak ogólne podrażnienie błony śluzowej, uczucie dyskomfortu czy nadwrażliwość na pewne pokarmy. Każda nietypowa lub utrzymująca się zmiana w jamie ustnej powinna być sygnałem do dalszej diagnostyki.
Ważne jest, aby pamiętać, że objawy, które opisaliśmy, są niespecyficzne. Oznacza to, że mogą być spowodowane przez wiele innych schorzeń, niekoniecznie związanych z H. pylori. Dlatego też autodiagnoza jest absolutnie niewskazana. Zamiast próbować samodzielnie zidentyfikować problem, lepiej jest skonsultować się ze specjalistą.
- Infekcje grzybicze jamy ustnej (np. kandydoza), które mogą powodować biały nalot i pieczenie.
- Niedobory witamin i minerałów, zwłaszcza witamin z grupy B, żelaza czy cynku, które mogą prowadzić do aft, zapalenia języka czy suchości w ustach.
- Choroby ogólnoustrojowe, takie jak cukrzyca, choroby autoimmunologiczne czy problemy z tarczycą, które mogą manifestować się zmianami w jamie ustnej.
- Alergie pokarmowe lub kontaktowe, które mogą wywoływać reakcje zapalne i owrzodzenia.
- Problemy stomatologiczne niezwiązane bezpośrednio z H. pylori, takie jak niewłaściwa higiena, próchnica czy źle dopasowane uzupełnienia protetyczne.
Konsultacja z lekarzem rodzinnym, gastrologiem lub stomatologiem jest absolutnie kluczowa, ponieważ tylko profesjonalna diagnostyka medyczna jest w stanie potwierdzić lub wykluczyć zakażenie H. pylori oraz zidentyfikować przyczynę objawów w jamie ustnej. Lekarz rodzinny lub gastrolog zajmie się diagnostyką i leczeniem infekcji żołądkowej, podczas gdy stomatolog oceni stan zdrowia jamy ustnej, pomoże w leczeniu chorób dziąseł i przyzębia oraz doradzi w kwestii higieny. Współpraca tych specjalistów jest często najlepszym rozwiązaniem.
Jeśli podejrzewasz u siebie zakażenie H. pylori, zwłaszcza jeśli doświadczasz objawów gastrycznych lub tych wymienionych w jamie ustnej, kluczowe jest przeprowadzenie odpowiednich badań diagnostycznych. Proces ten zazwyczaj rozpoczyna się od wizyty u lekarza, który zleci odpowiednie testy.
- Test oddechowy (test ureazowy): Jest to jedna z najpopularniejszych i najmniej inwazyjnych metod. Polega na wypiciu specjalnego płynu zawierającego znakowany izotopem węgla mocznik. Jeśli w żołądku obecna jest H. pylori, enzym ureaza produkowany przez bakterię rozłoży mocznik, uwalniając dwutlenek węgla, który jest następnie wykrywany w wydychanym powietrzu.
- Badanie kału na obecność antygenów H. pylori: Ta metoda polega na analizie próbki kału pod kątem obecności antygenów (białek) charakterystycznych dla bakterii Helicobacter pylori. Jest to badanie nieinwazyjne i stosunkowo proste do wykonania.
- Gastroskopia z pobraniem wycinka: Jest to badanie inwazyjne, ale uważane za "złoty standard" w diagnostyce. Polega na wprowadzeniu cienkiego, elastycznego endoskopu przez przełyk do żołądka i dwunastnicy. Podczas badania możliwe jest pobranie małego fragmentu błony śluzowej (biopsja), który następnie jest badany pod mikroskopem (histopatologia) lub poddawany szybkiemu testowi ureazowemu na obecność bakterii.
Choć standardowe metody diagnostyczne koncentrują się na wykrywaniu H. pylori w żołądku, istnieją badania pozwalające na identyfikację bakterii bezpośrednio w jamie ustnej, na przykład z materiału pobranego z płytki nazębnej. Jednakże, wykrycie H. pylori w jamie ustnej nie jest rutynową praktyką diagnostyczną w kontekście chorób żołądka, a jego znaczenie kliniczne, zwłaszcza w kontekście możliwości reinfekcji, jest nadal przedmiotem badań i dyskusji naukowej. Zazwyczaj skupiamy się na eradykacji z żołądka, a higiena jamy ustnej jest traktowana jako działanie wspomagające.
Leczenie objawów w jamie ustnej w kontekście zakażenia H. pylori jest złożone i wymaga wieloaspektowego podejścia. Samo pozbycie się bakterii z żołądka jest kluczowe, ale nie zawsze oznacza natychmiastowe zniknięcie wszystkich objawów w jamie ustnej.
Podstawą leczenia zakażenia H. pylori jest tzw. eradykacja, czyli całkowite wytępienie bakterii z żołądka. Zazwyczaj polega ona na przyjmowaniu przez określony czas (zwykle 7-14 dni) terapii skojarzonej, która obejmuje co najmniej dwa antybiotyki o różnym mechanizmie działania oraz inhibitor pompy protonowej (IPP), który zmniejsza wydzielanie kwasu żołądkowego, tworząc mniej sprzyjające środowisko dla bakterii i wspomagając działanie antybiotyków. Skuteczna eradykacja jest niezbędna nie tylko do leczenia chorób żołądka, ale również może przyczynić się do złagodzenia objawów w jamie ustnej, eliminując źródło potencjalnej reinfekcji.
W kontekście objawów w jamie ustnej, takich jak uporczywa halitoza czy ryzyko nawrotów, kluczową rolę odgrywa perfekcyjna higiena jamy ustnej. Regularne i dokładne szczotkowanie zębów co najmniej dwa razy dziennie, nitkowanie przestrzeni międzyzębowych oraz czyszczenie języka (np. specjalną skrobaczką) pomaga usunąć płytkę nazębną i biofilm, w których może bytować H. pylori. Redukcja ilości bakterii w jamie ustnej może znacząco wspomóc proces leczenia eradykacyjnego i zapobiegać nawrotom infekcji żołądkowej.
- Płukanki antybakteryjne: Stosowanie płukanek do ust o działaniu antybakteryjnym (np. z chlorheksydyną, ale zgodnie z zaleceniem stomatologa, gdyż mogą przebarwiać zęby) może pomóc w redukcji liczby bakterii w jamie ustnej.
- Odpowiednia dieta: Unikanie pokarmów i napojów, które mogą podrażniać błonę śluzową jamy ustnej lub nasilać objawy (np. ostre przyprawy, alkohol, kawa, bardzo gorące lub zimne potrawy).
- Nawodnienie: Picie dużej ilości wody pomaga utrzymać odpowiednie nawilżenie jamy ustnej, co jest ważne zwłaszcza przy uczuciu suchości.
- Probiotyki: Niektóre badania sugerują, że przyjmowanie probiotyków doustnie może pomóc w przywróceniu równowagi mikroflory bakteryjnej w przewodzie pokarmowym i jamie ustnej.
- Uporczywy, nieustępujący nieświeży oddech, mimo regularnej higieny jamy ustnej.
- Nawracające, bolesne afty lub owrzodzenia w jamie ustnej, które pojawiają się mimo braku innych widocznych przyczyn.
- Silne pieczenie języka lub całej jamy ustnej, które nie ustępuje.
- Częste krwawienie dziąseł, które nie jest związane z agresywnym szczotkowaniem.
- Utrzymujące się zmiany w smaku lub uczucie suchości w ustach.
- Objawy gastryczne (bóle brzucha, zgaga, nudności), które nasilają się lub nie ustępują pomimo leczenia.

